Ein faszinierender und zugleich herausfordernder Aspekt der Immungesundheit. Unser Körper besitzt ein komplexes Abwehrsystem – das Immunsystem. Seine Aufgabe ist es, uns vor Krankheiten zu schützen, indem es schädliche Eindringlinge abwehrt.
Doch manchmal sendet das Immunsystem die falschen Signale aus, was zu einem Angriff auf die eigenen Zellen führt – so entsteht Autoimmunität. Diese Fehlfunktion kann zu einer Vielzahl an Erkrankungen führen, von denen jede einzelne den Alltag der Betroffenen stark beeinflussen kann.
Das Verständnis von Autoimmunerkrankungen und deren effektive Behandlung sind entscheidend, um die Lebensqualität eines Betroffenen zu verbessern.


Diese Zellen sind immens wichtig für Deinem Blutkreislauf. Als Teil des adaptiven Immunsystems sind B-Lymphozyten dafür verantwortlich, die Antikörper zu produzieren, die Krankheitserreger direkt ausschalten können.
Meister der Antikörper-Herstellung:
B-Lymphozyten sind wahre Spezialisten, wenn es um das Erkennen und Bekämpfen von Eindringlingen geht. Sie produzieren Antikörper, die wie Schlüssel zum Schloss genau auf das Antigen des Eindringlings passen. Diese binden an die Angreifer und markieren sie, sodass andere Immunzellen sie leichter finden und beseitigen können.
Langzeitgedächtnis für schnellen Schutz:
Die B-Lymphozyten merken sich spezifische Angreifer und bei einem erneuten Kontakt mit demselben Erreger können sie einen schnellen Schutz ermöglichen.
Eine effektive Immunantwort ist ohne B-Lymphozyten kaum denkbar. Sie sind zentrale Figuren in der Abwehrschlacht Deines Körpers gegen Krankheitserreger.


Eine langfristige Herausforderung für den Körper und das Immunsystem. Chronische Erkrankungen sind Zustände, die über einen längeren Zeitraum andauern und oft keine vollständige Heilung ermöglichen.
Dennoch ist das Immunsystem unser Verbündeter im Kampf gegen diese andauernden Gesundheitsprobleme. Es arbeitet stetig daran, die Balance zu halten und uns vor weiteren Schäden zu schützen, auch wenn es manchmal überreagiert oder nicht effizient genug arbeiten kann.
Chronische Erkrankungen umfassen eine breite Palette an Zuständen wie Diabetes, Herz-Kreislauf-Erkrankungen, Asthma und viele andere. Sie erfordern oft eine kontinuierliche Behandlung und Management, um Lebensqualität und Wohlbefinden zu erhalten oder zu verbessern.




Die wahren Helden der Immunüberwachung. Dendritische Zellen sind einzigartige Bestandteile des Immunsystems, die eine entscheidende Rolle bei der Initiierung und Koordination der Immunantwort spielen.
Diese faszinierenden Zellen überwachen unaufhörlich unsere Körpergewebe und suchen nach Zeichen von Infektion oder Schädigung. Sie sind Experten darin, krankheitserregende Eindringlinge zu erkennen, aufzunehmen und diese Informationen zu unseren Lymphknoten zu tragen, um T-Zellen – die spezialisierten Killer- oder Helferzellen des Immunsystems – zu aktivieren.
Die Fähigkeit der Dendritischen Zellen, die Immunabwehr wachzurufen, ist für unsere Gesundheit und den Schutz gegen eine Vielzahl von Krankheiten essenziell. Ihre Arbeit hilft dabei, das Immunsystem aufmerksam und reaktionsbereit zu halten.



Eosinophile sind eine Art von weißen Blutkörperchen, die eine wichtige Rolle im Immunsystem spielen, insbesondere bei der Bekämpfung von Parasiten und bei allergischen Reaktionen. Sie gehören zu den Leukozyten und sind Teil der Gruppe der Granulozyten aufgrund ihrer charakteristischen granulären Struktur unter dem Mikroskop, welche mit dem Farbstoff Eosin angefärbt werden kann (daher der Name).
Bei Infektionen oder allergischen Reaktionen erhöht der Körper die Produktion von Eosinophilen im Knochenmark, und diese Zellen wandern dann zu den betroffenen Geweben. Eosinophile enthalten in ihren Granula Enzyme und toxische Substanzen, die dazu dienen, Parasiten zu schädigen oder abzutöten und die Entzündungsreaktionen zu verstärken. Dabei können sie jedoch auch zu Gewebeschäden und entzündlichen Erkrankungen beitragen, wenn sie in zu großen Mengen oder fehlgeleitet aktiviert werden.
Ein erhöhter Wert von Eosinophilen im Blut (Eosinophilie) kann auf verschiedene Erkrankungen hindeuten, wie parasitäre Infektionen, allergische Erkrankungen (wie Asthma oder Heuschnupfen), bestimmte Hauterkrankungen und autoimmune Erkrankungen. Ihre Überwachung ist daher wichtig für die Diagnostik und das Management vieler immunvermittelter Zustände.



Der Fc Rezeptor, abgekürzt FcR, bezieht sich auf eine Klasse von Molekülen, die hauptsächlich auf der Oberfläche von Immunzellen wie B-Lymphozyten, natürlichen Killerzellen (NK-Zellen), Makrophagen und Neutrophilen zu finden sind. Diese Rezeptoren erkennen und binden an den Fc-Teil (Fragment crystallizable region) von Antikörpern, die an Antigene gebunden haben. Diese Bindung führt zur Aktivierung von Immunreaktionen, einschließlich Phagozytose, Antikörper-vermittelter Zelltoxizität und Freisetzung von Entzündungsmediatoren. Fc Rezeptoren spielen somit eine entscheidende Rolle bei der Abwehr von Pathogenen und bei der Regulation von Immunantworten.
Chronischer Stress, Krankheiten, Umweltfaktoren oder ein fortgeschrittenes Alter können z.B. zu einem Mangel an FcR führen. Bei einigen Menschen kann eine genetisch bedingte Abweichung in den Genen, die Fc Rezeptoren kodieren, oder erworbenen Veränderungen in der FcR-Funktion tatsächlich zu einer gestörten Immunantwort und damit verbundenen gesundheitlichen Problemen führen. Ist ein Mangel an FcR bekannt oder diagnostiziert, können immunmodulierende Therapieansätze zum Einsatz kommen, um die Immunreaktion zu stärken oder zu korrigieren.



Haupttypen:
- Neutrophile Granulozyten
- Häufigkeit: 50-70% der weißen Blutkörperchen.
- Funktion: Erste Abwehr gegen Bakterien und Pilze (Phagozytose).
- Eosinophile Granulozyten
- Häufigkeit: 1-4%.
- Funktion: Bekämpfen Parasiten und Allergien.
- Basophile Granulozyten
- Häufigkeit: Weniger als 1%.
- Funktion: Setzen Histamin und Heparin frei, wichtig bei Allergien.
Funktionen:
- Phagozytose: Neutrophile verschlingen Erreger.
- Entzündungsreaktionen: Fördern Entzündungen und reagieren auf Infektionen.
- Allergien: Eosinophile und Basophile wirken bei Allergien und Parasitenabwehr.
Granulozyten sind kurze, aber entscheidende Verteidiger des Immunsystems.




Hypersensitivität bezeichnet übermäßige oder unangemessene Reaktionen des Immunsystems auf Antigene. Diese übersteigerten Reaktionen können unterschiedliche Formen annehmen, von allergischen Reaktionen (Typ I Hypersensitivität) bis hin zu Autoimmunerkrankungen.
Typen der Hypersensitivität:
- Typ I Hypersensitivität (Soforttyp).
- Beispiele: Allergische Reaktionen wie Heuschnupfen, Asthma oder Anaphylaxie.
- Mechanismus: Das Immunsystem reagiert übermäßig auf ein Allergen, indem es IgE-Antikörper produziert, die Mastzellen und Basophile aktivieren und Histamin freisetzen.
- Typ II Hypersensitivität (zytotoxisch).
- Beispiele: Autoimmunhämolytische Anämie, Goodpasture-Syndrom.
- Mechanismus: Antikörper binden an Zelloberflächenantigene, was zur Zerstörung der Zellen durch Komplementaktivierung oder durch zytotoxische T-Zellen führt.
- Typ III Hypersensitivität (Immunkomplex-vermittelt).
- Beispiele: Serumkrankheit, systemischer Lupus erythematodes.
- Mechanismus: Immunkomplexe aus Antikörpern und Antigenen lagern sich in verschiedenen Geweben ab und verursachen Entzündungen.
- Typ IV Hypersensitivität (verzögerter Typ).
- Beispiele: Kontaktdermatitis, Tuberkulintest.
- Mechanismus: T-Zellen erkennen Antigene und setzen entzündungsfördernde Zytokine frei, was zu Entzündungen und Gewebeschäden führt.
Fazit
Hypersensitivität umfasst verschiedene Arten von übermäßigen und unangemessenen Reaktionen des Immunsystems auf sonst harmlose Antigene. Das Verständnis dieser Reaktionen ist wichtig für die Diagnose und Behandlung von Allergien und Autoimmunerkrankungen.


Immunregulation beschreibt Prozesse, durch die das Immunsystem seine Reaktionen steuert, um effektiv auf Bedrohungen zu reagieren und gleichzeitig Schäden an körpereigenem Gewebe zu vermeiden.
Schlüsselkomponenten:
- Regulatorische T-Zellen (Treg): Unterdrücken übermäßige oder fehlgeleitete Immunantworten.
- Zytokine: Botenstoffe, die die Kommunikation zwischen Immunzellen regulieren.
- Antigenpräsentierende Zellen (APCs): Präsentieren Antigene an T-Zellen und beeinflussen die Immunantwort.
- Checkpoint-Moleküle: Dämpfen die Aktivierung von T-Zellen, verhindern übermäßige Reaktionen.
Bedeutung:
Die Immunregulation kann bei Autoimmunerkrankungen, Allergien und chronische Entzündungen und weiteren Beschwerdebildern hilfreich sein.




Januskinasen (JAKs) sind Enzyme, die eine wesentliche Rolle bei der Übertragung von Signalen spielen, insbesondere von Zytokinen und Wachstumshormonen. Sie sind entscheidend für viele zelluläre Prozesse und Immunfunktionen.
Hauptfunktionen:
- Signaltransduktion: Übertragen Signale von Zytokinrezeptoren in die Zelle.
- JAK/STAT-Signalweg: Aktivieren STAT-Proteine, die die Genexpression regulieren.
- Immunfunktion: Beeinflussen das Wachstum, die Differenzierung und die Aktivierung von Immunzellen.
- Hämatopoese: Regulieren die Produktion und Differenzierung von Blutzellen.
Klinische Bedeutung:
- Erkrankungen: Fehlfunktionen sind mit Autoimmunerkrankungen und Krebs verbunden.
- Therapie: JAK-Inhibitoren werden zur Behandlung von entzündlichen und Autoimmunerkrankungen eingesetzt.
Januskinasen sind also zentrale Akteure in der Zellkommunikation und ein wichtiges Ziel für neue Therapien.




Killerzellen, auch zytotoxische T-Zellen und natürliche Killerzellen (NK-Zellen), sind spezialisierte weiße Blutkörperchen, die infizierte oder abnormale Zellen zerstören.
Arten von Killerzellen:- Zytotoxische T-Zellen (CD8+ T-Zellen): Erkennen spezifische Antigene und lösen Zelltod aus
- Natürliche Killerzellen (NK-Zellen): Reagieren schnell auf gestresste Zellen ohne vorherige Sensibilisierung
Wichtigste Funktionen:
- Abwehr von Virusinfektionen: Zerstören virusbefallene Zellen
- Krebsbekämpfung: Erkennen und eliminieren Tumorzellen
- Immunüberwachung: Überwachen und eliminieren abnormale Zellen
Bedeutung:
Ein leistungsfähiges System von Killerzellen ist essenziell zur Abwehr von Infektionen und Krebs. Aktuelle Forschungsansätze zielen darauf ab, ihre Aktivität zu verstärken.





Lymphozyten sind weiße Blutkörperchen, die eine zentrale Rolle in der spezifischen Immunantwort spielen.
Arten von Lymphozyten:
- T-Lymphozyten (T-Zellen):
- Zytotoxische T-Zellen (CD8+ T-Zellen): Zerstören virusinfizierte und Krebszellen
- T-Helferzellen (CD4+ T-Zellen): Unterstützen andere Immunzellen
- Regulatorische T-Zellen (Tregs): Verhindern Autoimmunität
- B-Lymphozyten (B-Zellen): Produzieren Antikörper
- Natürliche Killerzellen (NK-Zellen): Beseitigen virusinfizierte Zellen und Tumorzellen
Funktion:
- Erkennung von Antigenen: T-Zellen erkennen Antigene auf MHC-Molekülen, B-Zellen erkennen freie Antigene
- Bildung von Gedächtniszellen: Erhöhen bei erneuter Infektion die Immunantwort
Bedeutung:
- Spezifische Immunantwort: Gezielt gegen bestimmte Krankheitserreger
- Immunologisches Gedächtnis: Schnellere Reaktionen auf bekannte Erreger
- Immunregulation: Verhindern Autoimmunität
Fazit:
Lymphozyten sind unverzichtbare Teile des Immunsystems, verantwortlich für die Erkennung und Bekämpfung von Krankheitserregern und den Aufbau eines immunologischen Gedächtnisses.




Mikroimmuntherapie ist eine sanfte und gezielte Methode, das Immunsystem zu unterstützen und ins Gleichgewicht zu bringen. Diese innovative Therapie wurde in den 1980er Jahren von Dr. Maurice Jenaer entwickelt und kombiniert Prinzipien der Homöopathie und Immunologie.
Anwendungsbereiche:
- Chronische Entzündungen
- Autoimmunerkrankungen
- Virale Infektionen (z.B. Herpes, Epstein-Barr-Virus)
- Allergien
- Unterstützung bei Krebsbehandlungen
So funktioniert es:
Durch die Verabreichung niedrig dosierter Zytokine und anderer immunaktiver Substanzen soll die Kommunikation zwischen den Immunzellen gefördert werden. Ziel ist es, das Gleichgewicht des Immunsystems wiederherzustellen. Die Einnahme erfolgt sublingual.
Fazit:
Die Mikroimmuntherapie bietet eine interessante Ergänzung zu konventionellen Therapien und könnte bei verschiedenen chronischen und immunologischen Erkrankungen hilfreich sein.





Neutrophile Granulozyten sind eine Art von weißen Blutkörperchen und die häufigsten Zellen des angeborenen Immunsystems. Sie spielen eine zentrale Rolle bei der Bekämpfung von bakteriellen Infektionen.
Funktion:
Phagozytose: Neutrophile können Bakterien und andere Mikroorganismen aufnehmen und abbauen.
Freisetzung von antimikrobiellen Substanzen: Sie setzen Enzyme und Antimikrobielle Peptide frei, die Krankheitserreger abtöten.
Zusammengefasst:
Neutrophile Granulozyten sind die vorderste Verteidigungslinie des angeborenen Immunsystems. Sie erkennen, bekämpfen und zerstören Krankheitserreger effizient, um Infektionen zu verhindern und zu bekämpfen.



Opsonisierung ist ein Begriff aus der Immunologie, der den Vorgang beschreibt, bei dem Pathogene wie Bakterien oder Viren durch das Immunsystem markiert werden, um ihre Erkennung und Zerstörung durch Phagozyten (z.B. Makrophagen und Neutrophile) zu erleichtern.
Der Prozess funktioniert folgendermaßen:
Markierung durch Opsonine: Moleküle, die als Opsonine wirken, binden an die Oberfläche der Pathogene. Wichtige Opsonine sind Antikörper (wie IgG) und Komplementproteine (wie C3b).
Erkennung durch Phagozyten: Diese Opsonine werden von speziellen Rezeptoren auf der Oberfläche der Phagozyten erkannt, was die Anlagerung und Aufnahme der markierten Pathogene erleichtert.
Phagozytose: Die markierten Mikroben werden effizienter von den Phagozyten aufgenommen und anschließend in deren Lysosomen abgebaut.
Opsonisierung ist ein kritischer Schritt in der Immunabwehr, da er die Effektivität der Phagozytose enorm erhöht und somit dazu beiträgt, Infektionen effektiver zu bekämpfen.



Proliferation ist ein zentraler Prozess im Immunsystem. Hier sind die wichtigsten Aspekte:
Aktivierung: T- und B-Lymphozyten erkennen Antigene und werden aktiviert, was ihre Proliferation auslöst.
Expansion: Aktivierte Lymphozyten vermehren sich schnell, um genügend Immunzellen für die Bekämpfung des Erregers bereitzustellen.
Klonspezifität: Nur spezifische Klone mit passenden Rezeptoren proliferieren, was eine effektive Immunantwort ermöglicht.
Regulation: Zytokine wie Interleukin-2 regulieren die Proliferation, indem sie als Wachstumsfaktoren wirken.
Gedächtniszellen: Einige Zellen formen Gedächtniszellen, die für schnelle Reaktionen bei erneutem Antigenkontakt sorgen.
Apoptose: Nach der Immunantwort werden überschüssige Zellen durch Apoptose entfernt, um Autoimmunreaktionen zu vermeiden.
Bedeutung: Proliferation ist entscheidend für eine effektive Immunantwort und die Bildung von immunologischen Gedächtniszellen. Eine Dysregulation kann zu Immunproblemen führen.



Wusstest du, dass das uralte Konzept des Qi aus der Traditionellen Chinesischen Medizin (TCM) eine Verbindung zu Deiner Immunbalance haben könnte?
In der TCM steht Qi für die Lebensenergie, die in uns fließt und unseren Körper im Gleichgewicht hält. Wenn unser Qi stark und ungehindert fließt, fühlen wir uns vital und gesund.
Das hat folgende Gründe:
Stärkung der Abwehrkräfte: Methoden zur Förderung und Harmonisierung des Qi, wie Akupunktur, Tai Chi und Qi Gong, werden eingesetzt, um die Abwehrmechanismen des Körpers zu stärken.
Stressabbau: Stress kann unser Immunsystem schwächen, und die TCM legt nahe, dass ein emotionales Gleichgewicht hilft, das Qi zu erhalten. Praktiken, die das Qi ausbalancieren, könnten also auch helfen, Stress abzubauen und so indirekt das Immunsystem unterstützen.
Integriere diese alten Praktiken in Dein Leben, um Harmonie zu finden und Deinem Immunsystem auf natürliche Weise zu einem gesunden Gleichgewicht zu verhelfen.




Definition: Der Rhesusfaktor ist ein Protein auf der Oberfläche roter Blutkörperchen. Menschen sind entweder Rhesus-positiv (Rh+) oder Rhesus-negativ (Rh-), je nachdem, ob sie dieses Protein besitzen oder nicht.
Bedeutung im Immunsystem: Der Rhesusfaktor spielt eine wichtige Rolle bei Bluttransfusionen und Schwangerschaften. Wenn eine Rhesus-negative Person Rhesus-positives Blut erhält, kann das Immunsystem Antikörper gegen das fremde Protein bilden, was zu Komplikationen führen kann. Ähnliche Probleme können bei Schwangerschaften auftreten, wenn eine Rhesus-negative Mutter ein Rhesus-positives Kind trägt, was zu einem Zustand führen kann, der als Rhesus-Inkompatibilität bekannt ist.
Klinische Relevanz: Der Rhesusfaktor wird bei Blutuntersuchungen bestimmt, um Risiken bei Transfusionen und Schwangerschaften zu minimieren.
Dieser Begriff veranschaulicht, wie eng biochemische Marker mit dem Immunsystem verknüpft sind, insbesondere im Kontext von Kompatibilitäts- und Abstoßungsreaktionen.




Sekrete sind der unsichtbare Schutzschild unseres Immunsystems! Diese wertvollen Flüssigkeiten, die in unserem Körper produziert werden, sind die erste Verteidigungslinie gegen Eindringlinge wie Bakterien und Viren.
- Speichel hilft nicht nur beim Verdauen, sondern bekämpft auch Keime.
- Tränen waschen nicht nur Traurigkeit weg, sondern schützen auch Deine Augen vor Infektionen.
- Nasenschleim filtert die Luft, bevor sie in die Lungen gelangt.
Die richtige Balance ist entscheidend für Deine Gesundheit. Halte Deine Schutzbarrieren stabil!



Kennst Du den Tumornekrosefaktor (TNF)? Dieses kleine Zytokin hat eine große Wirkung auf unser Immunsystem und unsere Gesundheit!
Was ist TNF?
Ein wichtiger Botenstoff im Körper, der Entzündungsreaktionen steuert und bei der Abwehr von Infektionen hilft.
Funktion im Körper:
TNF rekrutiert Immunzellen, um Infektionen zu bekämpfen, und spielt eine Rolle bei Zellwachstum und -tod. Aber es ist ein zweischneidiges Schwert – zu viel TNF kann Entzündungskrankheiten wie rheumatoide Arthritis befeuern.
Therapeutische Ansätze:
TNF-Hemmer können dafür eingesetzt werden, überschüssige Entzündungen zu kontrollieren und Linderung bei Autoimmunerkrankungen zu bieten.
TNF ist ein faszinierender Helfer in Deinem Immunsystem; seine Balance ist entscheidend für nachhaltige Gesundheit!



Die unspezifische Immunität, auch als angeborene Immunität bekannt, ist die erste Verteidigungslinie unseres Körpers gegen Krankheitserreger. Diese Form der Immunität ist von Geburt an aktiv und wirkt schnell, ohne dass vorherige Kontakte mit dem Erreger notwendig sind.🛡️
Merkmale der unspezifischen Immunität:
Allgemeiner Schutz: Reagiert auf eine Vielzahl von Krankheitserregern, ohne spezifisch nach deren Art zu unterscheiden.
Schnelle Reaktion: Wird unmittelbar nach dem Eindringen eines Erregers aktiv und bietet einen sofortigen Schutz.
Bestandteile: Zu den Komponenten gehören physikalische Barrieren wie Haut und Schleimhäute sowie zelluläre Reaktionen durch Makrophagen, Neutrophile und natürliche Killerzellen.
Chemische Abwehrstoffe: Enzyme und Säuren, die Krankheitserreger direkt angreifen und abtöten.
Die unspezifische Immunität bildet zusammen mit der spezifischen (erworbenen) Immunität unser komplettes Abwehrsystem. Sie ist entscheidend für die initiale Abwehr von Infektionen und bereitet den Weg für eine gezielte Immunantwort.
Verstehen und stärken wir diesen fundamentalen Bestandteil unseres Immunsystems, um unsere Gesundheit zu schützen und zu erhalten! 🦠🔬



Virulenz beschreibt die Fähigkeit eines Krankheitserregers, eine Krankheit auszulösen und den Schweregrad der Erkrankung zu bestimmen. Sie ist ein zentrales Konzept für das Verständnis der Pathogenität von Mikroorganismen.
Schlüsselaspekte der Virulenz:
Pathogenitätsfaktoren: Dies sind besondere Eigenschaften von Erregern, die ihre Virulenz beeinflussen, z.B. Toxine, Adhäsionsmoleküle und Enzyme, die Gewebe abbauen.
Infektionsdosis: Die Menge des Erregers, die notwendig ist, um eine Infektion auszulösen, kann ein Indikator für seine Virulenz sein.
Wirtsfaktoren: Die Abwehrmechanismen des Wirts, einschließlich der genetischen Veranlagung und der aktuellen Immunfunktion, beeinflussen, wie virulent ein Erreger sein kann.
Auswirkungen auf das Immunsystem: Hoch virulente Erreger können das Immunsystem überfordern oder ihm entkommen, was zu schwereren Erkrankungen führt.
Evolutionsdynamik: Virulenz kann sich durch natürliche Selektion verändern, wobei Pathogene oft einen Kompromiss zwischen Übertragungsrate und Schwere der Erkrankung eingehen.
Ein gutes Verständnis der Virulenz ist entscheidend für die Entwicklung von Behandlungsstrategien und Präventionsmaßnahmen. Indem wir mehr über die Mechanismen erfahren, mit denen Erreger Krankheiten verursachen, können wir effektiver auf Infektionen reagieren. 🦠



🔍 Wirtszelle – ein entscheidender Bestandteil in der Welt der Mikroorganismen. Was macht sie so besonders?
✨ Definition: Eine Wirtszelle ist eine lebende Zelle, die von einem Virus oder Parasiten genutzt wird, um sich zu vermehren. Ohne sie können viele Mikroorganismen nicht überleben oder sich ausbreiten.
💡 Wusstest Du schon?
Viren, die in eine Wirtszelle eindringen, können das zelluläre „Werkzeug“ kapern, um ihre eigenen genetischen Informationen zu vervielfältigen.

Entdecke die faszinierende Welt des X-Chromosoms und seine Rolle im Immunsystem!
✨ Wusstest Du, …?
Das X-Chromosom ist eines der beiden Geschlechtschromosomen, das eine Vielzahl von Genen trägt, die für die Immunfunktion wichtig sind.
Frauen haben zwei X-Chromosomen, was bedeutet, dass sie bei der Genregulation im Immunsystem manchmal bevorteilt sein können. Dies trägt auch dazu bei, dass einige Autoimmunerkrankungen bei Frauen häufiger auftreten als bei Männern.
🔍 Was macht das X-Chromosom so besonders?
Es spielt eine wichtige Rolle in der Immunantwort und beeinflusst, wie unser Körper auf Infektionen reagiert.
Forschungen zeigen, dass genetische Variation des X-Chromosoms Auswirkungen auf Krankheiten und Immunreaktionen haben kann.

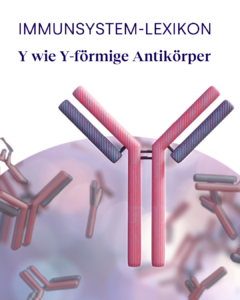
Zytokine sind kleine Signalproteine, die eine entscheidende Rolle in der Kommunikation zwischen den Zellen unseres Immunsystems spielen. Sie regulieren Entzündungen, stimulieren die Immunantwort und helfen, den Körper vor Infektionen zu schützen.
🧬 In der Mikroimmuntherapie spielen Zytokine eine sehr große Rolle!
Sie werden gezielt eingesetzt, um das Immunsystem sanft zu modulieren und im Gleichgewicht zu halten. So können Zytokine dabei helfen, spezifische Immunreaktionen anzuregen oder zu dämpfen, abhängig von den individuellen Bedürfnissen des Patienten.